A PROPÓSITO DE UN CASO: TUBERCULOSIS EXTRAPULMONAR INFANTIL. REPORTE, DISCUSIÓN Y REVISIÓN DE LA LITERATURA: FISIOPATOLOGÍA, CLÍNICA Y TERAPÉUTICA
CASO CLÍNICO
Hola a todos los Steemians. La noche de hoy les traigo un reporte de un caso que no hemos visto con frecuencia en la práctica diaria de pediatría, sin más, comenzamos.
Imagen obtenida de: conceptodefinicion.de; Link.
Resumen de ingreso:
Se trata de escolar femenino de 12 años de edad, natural y procedente de Tumeremo, Estado Bolívar quien posee esquema de vacunación acorde a la edad sin antecedentes de importancia. Madre refiere inicio de enfermedad actual el día 05/12/2017 cuando presenta fiebre cuantificada en 39,5ºC, contínua, no precedida de escalofríos, atenuada con Acetaminofen 180mg/5ml a dosis de 5cc c/6 horas, sin exacerbantes. Se añade tos seca que evoluciona en 24 hrs a húmeda con expectoración verdosa. Madre refiere iniciar tratamiento extrahospitalario a base de Amoxicilina 250mg/5ml en dosis de 2 cc c/8 horas. El día 07/12/2017 en horas de la tarde refiere dolor abdominal difuso en mesogastrio, no irradiado, sin atenuantes ni exacerbantes, motivo por el cual el día 08/12/2017 acude a centro ambulatorio de la localidad donde es evaluada y se refiere a centro hospitalario Uyapar donde se decide su ingreso.
Examen físico de ingreso:
General: Se evalúa paciente en regulares condiciones generales, febril cuantificado en 39,2°C, hidratado, llenado capilar <3 segundos, con leves signos de dificultad respiratoria. FC: 101 lpm. FR: 31 rpm. TA: 89/57 mmHg. SatO2: 94% Pulsos periféricos simétricos de amplitud conservada.
Cardiorespiratorio: Tórax simétrico, sin lesiones a la inspección. Se evidencia leve tiraje intercostal. Ruidos respiratorios presentes en ambos campos pulmonares, disminuidos en línea media axilar de hemitórax izquierdo. Matidez en línea media axilar izquierda desde 3er a 5to espacio intercostal. Ruidos cardíacos rítmicos y regulares, no se ausculta soplo o galope.
Abdomen: Globoso sin lesiones ni cicatrices quirúrgicas a la inspección. Blando, deprimible, doloroso a la palpación profunda en mesogastrio. Puño-percusión renal negativa. No se palpan visceromegalias.
Genitourinario: De aspecto y configuración normal para la edad y sexo.
Neurológico: Vigil, activo, orientada en tiempo, espacio y persona. Glasgow 15/15.
Paraclínicos solicitados al ingreso:
- Radiografía de tórax: Foco sugestivo de consolidación paracardíaco izquierdo.
- Hematología completa: Reportando Leucocitos: 15.900/uL, hemoglobina: 9,7 g/dL, hemoglobina corpuscular media: 24 pg, volumen corpuscular medio: 71,2 fL, plaquetas: 645000/uL.
- Proteína C reactiva (PCR): 110.
- Hemocultivo sin desarrollo tras 72 horas (recibido el 12/12/2017).
Impresión diagnóstica de entrada: Neumonía adquirida en la comunidad (NAC) en hemitórax izquierdo.
Nota: Probable bacteria inespecífica y como agente etiológico más probable se planteó S. pneumoniae por lo que se inicia tratamiento acorde al grupo etario en base a Penicilina.
Imagen obtenida de historia clínica; 2017. Link
Aquí se observa Rx de Tórax indicada al ingreso, nótese la consolidación en hemitórax izquierdo.
Durante la evolución del caso, paciente persiste con picos febriles cada 24 horas y dolor abdominal. Se procede al descarte de complicaciones como derrame pleural. por lo que se plantean agentes atípicos donde la inquietud se afianza en la TBC, por lo que se solicita prueba tuberculínica (PPD) la cual fue de 13 mm y las 3 muestras de esputo para búsqueda de M. tuberculosis, presentan resultados negativos.
Ante el hecho de que persista dolor en mesogastrio, se solicita una ecografía abdominal (día 10) que evidenció múltiples adenomegalias abdominales, con dimensiones variables de hasta 27 mm de diámetro, que hacía pensar en corresponder al territorio mesentérico y retroperitoneal medio. Dado a la visualización, se solicita una tomografía computada (TC) de tórax, abdomen y pelvis, que arrojó en el lóbulo inferior izquierdo, una gran área de consolidación parenquimatosa, con escaso broncograma aéreo y distintas imágenes hipodensas, con adenomegalias hiliares, en el receso pleura-ácigo-esofágico y látero-traqueales derechas altas. Se identificaron múltiples adenomegalias mesentéricas, con realce periférico compatible con necrosis. Los demás parámetros del estudio se mostraron dentro de límites normales.
Imagen obtenida de historia clínica; 2017. Link.
Tomografía realizada a los 10 días de ingreso.
Imagen obtenida de historia clínica; 2017. Link.
Tomografía realizada a los 10 días de ingreso.
Luego de discutir los hallazgos en imágenes, se sugiere el diagnóstico de TBC, en su forma pulmonar y abdómino-ganglionar. Ya que no se podía esperar por el resultado de cultivo, se decide iniciar en forma empírica tratamiento antituberculoso. Días posteriores del esquema antibiótico, presentó una evolución clínica hacia la mejoría, con desaparición de la fiebre y del dolor abdominal.
Pasados 25 días de iniciado tratamiento antituberculoso, se recibe resultado del cultivo el cual desarrolló M tuberculosis, confirmando la enfermedad. La paciente culminó el tratamiento en forma satisfactoria. Previa alta médica se solicita Rx de Tórax control que evidenció mejoría parcial de la afectación pulmonar.
Imagen obtenida de historia clínica. 2017. Link.
REVISIÓN DE LA LITERATURA
La tuberculosis es una enfermedad infecciosa que suele afectar a los pulmones y es causada por una bacteria (Mycobacterium tuberculosis). Se transmite de una persona a otra a través de gotículas generadas en el aparato respiratorio pacientes con enfermedad pulmonar activa.
Fuente de Cita: Organización Mundial de la Salud. Link.
El causante de la tuberculosis es un bacilo perteneciente a la familia Micobacteriacea, orden actinomycetales. Es un bacilo ácido-alcohol resistente, Gram positivo, aerobio obligatorio, inmóvil, no esporulado, que no posee flagelos. Para su identificación morfológica se recurre a la coloración de Ziehl Neelsen o Kinyoun. El único reservorio del M. tuberculosis es el hombre. Las formas más frecuentes incluyen el Mycobacterium tuberculosis, la forma más prevalente y el Mycobacterium bovis clasificados dentro de la familia Micobacteriacea. El periodo de incubación es de 14 días a 10 semanas. La bacteria no produce exotoxinas ni endotoxinas y los procesos patológicos son debido a las reacciones inmunológicas del huésped.
El bacilo se replica en el adentro de los macrófagos. Hay que recordar que este agente no forma parte de la flora natural humana y a pesar de que muchos se infectan con el germen, no necesariamente todas las personas desarrollarán la enfermedad.
La prueba de la tuberculina (PPD) es una herramienta sumamente importante para el diagnóstico y estudio epidemiológico de la enfermedad. La prueba se fundamenta en la aglomeración de macrófagos y linfocitos en el sitio de inyección de este derivado proteico purificado (PPD) del germen y y lo característico es una respuesta de hipersensibilidad retardada al microorganismo, esto se traduce en una induración en el sitio de la inyección en pacientes que previamente han estado en contacto por el germen.
ETIOPATOGENIA
Es una enfermedad de transmisión respiratoria, aunque se presentan otras formas de transmisión que incluyen la vía sanguínea frecuente en personal de salud. Cuando el germen ingresa al alveolo es fagocitado por los monocitos-macrófagos alveolares, se favorece por la presencia de proteínas en el surfactante que opsonizan la bacteria. Una vez dentro del macrófago, la bacteria puede sufrir dos vías: es destruída totalmente o puede reproducirse y ocasionar lisis celular, que produce una respuesta inflamatoria que puede ser local o diseminada. La respuesta inflamatoria depende de la célula dendrítica (CD), la cual fagocita fragmentos del bacilo.
La célula dendrítica (CD) presenta los fragmentos de la mycobacteria más reactivos a los linfocitos CD4 presentes en ganglios linfáticos. Estos linfocitos CD4 van al pulmón en donde producen interferon (IFN-γ) y TFN-α que van a activar al sistema monocito-macrófago lo que genera una amplificación inmensa de la respuesta, esto produce radicales de O2 que destruirán los bacilos. Además, a esta zona también viajarán polimorfo nucleares (PMN) para contribuir con la acción respuesta lo que termina por generar granulomas. Es importante señalar que a todo esto se suma la migración de linfocitos NK que producen IFN-γ por lo que se activan aún más macrófagos.
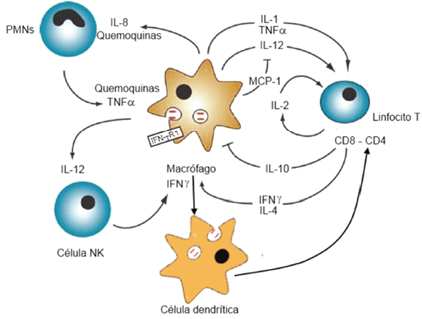
Imagen obtenida de: Goodman & Gilman: Las bases farmacológicas de la terapéutica, 12e.
El hecho que se termine por desarrollar la enfermedad depende de varios factores que incluyen principalmente el germen en cuestion, el huésped o directamente su inmunidad y factores socioeconómicos donde éste se desenvuelva. Cuando hablamos del germen, la virulencia que posee es un factor importantísimo, así como el número de bacterias que puedan infectar; En promedio, con un número menor de 10 bacterias son suficientes para producir la infección. Por otro lado, el bacilo posee la capacidad de producir amonio (NH4+) debido a la presencia de la enzima ureasa, con lo cual evita su lisis. Los factores que involucran al huésped y favorecen el desarrollo de la patología engloban condiciones nutricionales deficientes, inmunodepresión, se ha demostrado que el uso de fármacos que afectan el sistema inmune, como los corticoides aumentan el riesgo, enfermedades metabólicas, no olvidar las neoplasias y otras infecciones, donde destaca en primer lugar el VIH. No se puede olvidar la edad, ya que los extremos de la vida hay más susceptibilidad.
Si hablamos de los factores socioeconómicos destaca el hacinamiento como cárceles o lugares en malas condiciones de higiene, deficiencias en servicios públicos, deficiente ventilación, factores íntimamente relacionados con las comunidades con menos recursos. En el caso presentado, la madre de la paciente refiere estar constantemente envuelta en ambientes de minería ilegal.
FISIOPATOLOGÍA
La posible infección y posterior desarrollo implica fases y la enfermedad puede o no desarrollarse. Las formas de tuberculosis incluyen:
- Fase I complejo primario: Aquí se presenta una reacción granulomatosa a nivel pulmonar.
- Fase II TBC postprimaria: La enfermedad progresa en forma continua a partir de una lesión primaria. Inicialmente se puede presentar una fase latente y luego reactivarse la infección. No se debe olvidar la reinfección.
- Fase III TBC miliar: Lesión granulomatosa diseminada. Esta diseminación puede ser localizada al pulmón, para producir la TBC miliar pulmonar, o como es nuestro caso, extenderse a otros tejidos para afectar el tracto gastrointestinal. Además, los mecanismos de diseminación por vía sanguínea ocasionan propagación a diferentes órganos que incluyen cerebro, huesos, riñón y sistema linfático, generando formas extrapulmonares de tuberculosis.
Una persona infectada puede curarse en forma espontánea o por otro lado, el germen puede permanecer en forma latente y reactivarse posteriormente. En la remisión espontánea, que por suerte se observa en la mayoría de casos, en el pulmón se desarrolla una reacción fibrótica en la zona del granuloma y posteriormente se presenta calcificación.
CLÍNICA
Las manifestaciones clínicas son variadas y dependen del órgano afectado.
En la TBC pulmonar hay signos y síntomas sistémicos, pero predominan los síntomas respiratorios. Así, la tos productiva mayor de 14-21 días (40 a 60%) y que asociada a hemoptisis, caquexia, fiebre y sudoración nocturna (45%), dolor torácico y disnea (65%).
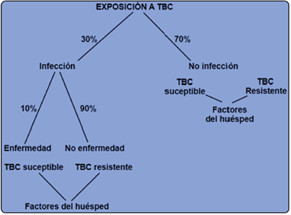
Imagen de autor
En el caso de la TBC extrapulmonar los síntomas dependen del órgano afectado. En la tuberculosis renal destaca la hematuria. Las formas de TBC gastrointestinal generan dolor y síndromes diarreicos. La TBC meníngea genera signos de irritación meníngea y/o cambios en el comportamiento; en niños menores se destaca simplemente irritabilidad.
El bacilo tuberculoso puede afectar las gónadas, ocasionando casos de esterilidad . A nivel de sistema óseo, el blanco común son las vértebras que pueden sufrir fracturas patológicas, por otro lado se pueden generar síndromes de compresión radicular. De igual forma las articulaciones se ven afectadas, ocasionando cuadros de artritis crónica. Otro tejido comprometido es el tejido linfático, manifestándose con adenopatías presentes en la TC del paciente y esplenomegalia que en nuestro caso no fue evidenciada.
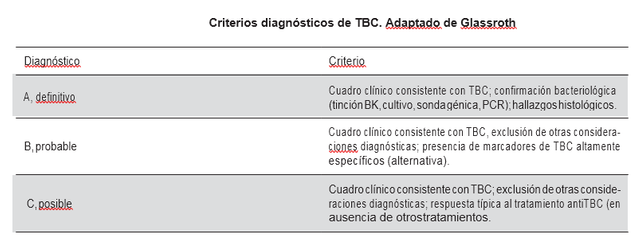
Imagen del autor
TRATAMIENTO
Depende del estado del paciente y puede ser tratamiento hospitalario como fue en nuestro paciente o indicarse tratamiento ambulatorio. El tratamiento hospitalario está dirigido a pacientes con cualquier tipo de TBC con un compromiso severo del estado de salud.
El manejo ambulatorio se orienta en casos que puedan ser tratados con atención extrahospitalaria. Sin embargo, este tratamiento requiere una supervisión estricta para que sea cumplido a cabalidad.
El tratamiento debe ser un antibiótico mixto.
Estos medicamentos los podemos clasificar en 3 grupos:
- Bactericidas: Causan la muerte bacteriana. De ellos hay tres antibióticos de primera línea: la isoniazida interfiere con la síntesis de la pared bacteriana, rifampicina que interfiere con la síntesis de ADN y estreptomicina que interfiere con el ARN bacteriano.
- Bacteriostáticos: Son fármacos que detienen la actividad del bacilo. El etambutol es el fármaco que lidera esta sección.
- Esterilizantes: Eliminan las formas intracelulares de los bacilos. Los dos medicamentos principales son rifampicina e isoniazida destruyen los gérmenes en el interior de los macrófagos.
Se han establecido protocolos de tratamiento que intentan garantizar la remisión total de la enfermedad. Depende de si el diagnóstico de tuberculosis es nuevo o una caso de recaída.
Uno de los tratamientos es el denominado Tratamiento Corto Supervisado (DOTS, directly-observed treatment, short-course) que se administra para pacientes mayores de 12 años o peso mayor de 40 kilos como es nuestro caso.
Este esquema se divide en dos fases:
- Primera fase intensiva: Administración de antibióticos por 6 días a la semana durante 8 semanas. Esto implica la administración de 48 tomas de medicamentos. Los medicamentos que se administran son: la rifampicina, la isoniazida, el etambutol y la pirazinamida.
- Segunda fase de mantenimiento: Duración de 18 semanas. Se administra rifampicina e isoniazida, administrados 2 veces a la semana para un total de 36 dosis.
El tratamiento completo requiere entonces de la administración de 84 dosis de medicamentos.

Referencias Bibliográficas:
- Fuente Historias médicas.
- Organización Mundial de la salud. Link.
- Terapéutica de las enfermedades Infecciosas en Pediatría y Adultos. Dr José H Pabón.
- Goodman & Gilman: Las bases farmacológicas de la terapéutica, 12e.
- The New England Journal of Medicine. Link.
- Clases y apuntes.
¡GRACIAS POR LEER MI POST! ¡NOS VEMOS!

Que interesante. Me encantan tus post
Sigue así :D
Muchas gracias por el apoyo. Es el incentivo para seguir creando post para la comunidad.
Your Post Has Been Featured on @Resteemable!
Feature any Steemit post using resteemit.com!
How It Works:
1. Take Any Steemit URL
2. Erase
https://3. Type
reGet Featured Instantly & Featured Posts are voted every 2.4hrs
Join the Curation Team Here | Vote Resteemable for Witness
Hola @abelgado te invito a leer el siguiente post https://steemit.com/stem-espanol/@carloserp-2000/directrices-sobre-normas-de-derechos-de-autor-en-steemstem-stem-espanol
Interesante caso clínico. Poco se ve TBC extrapulmonar. Te pregunto la paciente tenía BCG colocada, ya que la misma se asocia ser protectora de formas extrapulmonares. Adeás cuál era el estado nutricional de la paciente. Esos detalles son importantes en la descripción. Saludos.