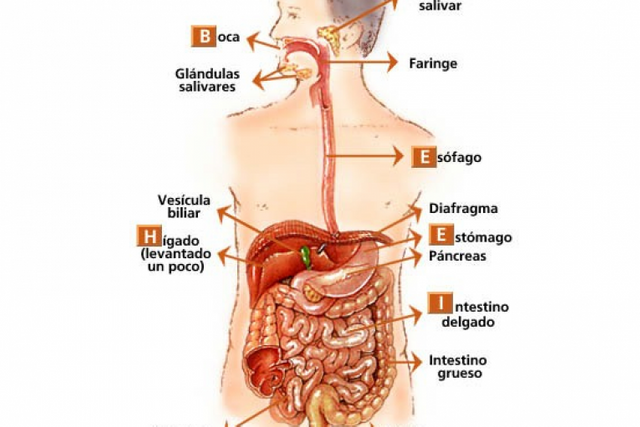
Sistema Digestivo
I.- REGULACIÓN DE LA FUNCIÓN GASTROINTESTINAL
Dentro de la regulación endocrina se han identificado una gran cantidad de sustancias neurocrinas originadas en el S.N.E (neurotransmisores y neuromoduladores) o en células de la mucosa gastrointestinal (péptidos con acción auto, para y endocrina). En conjunto, se encargan de regular: a) contracción y relajación de la pared gastrointestinal y esfínteres, b) secreción de enzimas digestivas, diversos fluidos y electrolitos, c) crecimiento y reposición de tejidos, y d) secreción de otros péptidos gastrointestinales. Entre las sustancias de mayor actividad en el S. Digestivo se encuentran: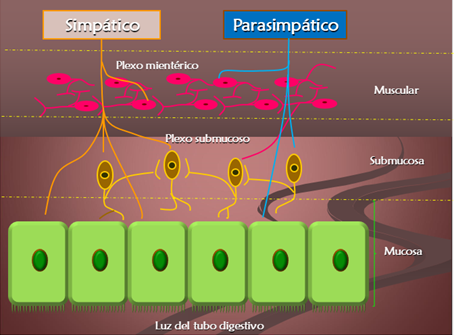
Gastrina: péptido secretado por las células G del antro del estómago, que promueve la secreción de H+ desde las células parietales gástricas, por estimulación relacionada con la ingestión de alimentos; péptidos pequeños y aminoácidos (aa), distensión estomacal, y estimulación vagal. También estimula el crecimiento de la mucosa gástrica, y los movimientos del estómago e intestinos.
Colecistocinina (CCC o CCK): sus funciones están coordinadas para promover la digestión y la absorción de las grasas. Este péptido está relacionado con la gastrina (incluso comparten algunos receptores), y es secretado por las células I de la mucosa duodenal y yeyunal, en respuesta a dos tipos de estímulos; presencia de monoglicéridos y ácidos grasos, y presencia de péptidos pequeños y aa, garantizando que se secreten enzimas pancreáticas y sales biliares para su digestión. Para ello, la CCC induce cinco acciones fundamentales: a) contracción de la vesícula biliar y relajación del esfínter de Oddi, b) secreción de lipasas y amilasa pancreáticas, c) secreción pancreática de HCO3- (en este sentido, la CCC potencia la acción de la secretina), d) crecimiento del páncreas exocrino y de la vesícula biliar, y e) inhibición del vaciado gástrico.
Secretina: péptido con estructura homóloga al glucagón, secretada por las células S del duodeno, en respuesta a la presencia de H+ y ácidos grasos en la luz del intestino delgado (presentes en el quimo). Su función es promover la secreción de HCO3- pancreático y biliar para neutralizar la acidez del quimo, propiciando un pH óptimo para la actividad de las lipasas pancreáticas. También inhibe los efectos de la gastrina sobre las células parietales.
II.- MOTILIDAD Y MEZCLALa motilidad es el término general que se refiere a la contracción y relajación de las paredes y esfínteres gastrointestinales, y que permite triturar, mezclar, fragmentar y desplazar unidireccionalmente al alimento. La mayoría del componente móvil del tracto gastrointestinal corresponde a músculo liso unitario, a excepción de la faringe, tercio superior del esófago, y esfínter anal que están constituidos por músculo estriado esquelético.
Actividad eléctrica y mecánica del músculo liso gastrointestinal: La contracción en el músculo gastrointestinal (al igual que en el resto) está precedida de actividad eléctrica en forma de potenciales de acción. Sin embargo, esta musculatura posee una característica exclusiva, pues aparte de afrontar dichos potenciales de acción, posee despolarizaciones y repolarizaciones oscilantes denominadas ondas lentas (ocurren cada 3 a 12 min), que lo acercan (y lo alejan) frecuentemente al nivel umbral, pero que normalmenten no pueden por sí mismas generar un potencial de acción. Estos eventos eléctricos parecen originarse en las células intersticiales de Cajal, que abundan en el plexo mientérico y tienen función similar a las células del Nódulo Sinoauricular.
Las contracciones que afronta el músculo gastrointestinal tienen tres patrones generales:
Complejo motor migratorio (complejo mioeléctrico migratorio): Serie de contracciones que ocurren entre las comidas, cuando el aparato digestivo se encuentra en su mayor parte vacío. Comienzan en el estómago y pasan lentamente de una sección a otra y cada una de ellas tarda en pasar 90 minutos hasta el intestino grueso. Su función es barrer los restos de alimentos y bacterias fuera del aparato digestivo superior, hacia el intestino grueso.
Peristaltismo: Conjunto de movimientos del tubo digestivo que permiten la progresión de su contenido desde el estómago hacia el ano. Se debe a ondas de contracción localizadas en áreas continuas del tubo digestivo, por detrás del bolo, con áreas de relajación por delante de este.
Contracciones segmentarias (o de segmentación): contracciones localizadas en pequeñas áreas intestinales, espaciadas y de ritmo alterno, que dividen al bolo alimenticio y lo envían tantoen sentido oral como en sentido caudal, mezclando el contenido luminal (sin movimiento neto hacia delante) y lo mantienen en contacto con el epitelio que absorbe.
Mientras que, según la duración se dividen en:
Fásicas: contracciones periódicas seguidas de relajaciones (ocurren en esófago, antro e intestino delgado), implicados en la mezcla y la propulsión del contenido luminal.
Tónicas: mantienen un grado de contracción (tono) constante sin periodos regulares de relajación (ocurren en boca, estómago, esófago inferior, válvula ileocecal y esfínter anal interno), implicados en el desplazamiento unidireccional del contenido luminal.
Entre los factores que despolarizan la membrana muscular lisa gastrointestinal se encuentran: distensión, estimulación parasimpática, y estimulación química (acetilcolina y hormonas gastrointestinales específicas). Mientras que los factores hiperpolarizantes son: efecto de la noradrenalina y estimulación simpática.
Ingestión, Masticación y Deglución: Como ingestión se conoce el acto de introducir alimentos, bebidas o medicamentos en la boca, con la intención de consumirlos. De ser sólidos, es pertinente hacerlos pasar luego por el proceso de masticación, que no es más que la acción conjunta de las piezas dentales sobre los alimentos, que permite: a) mezclar los alimentos con la saliva, para lubricarlos y facilitar la deglución, b) reducir el tamaño de las partículas alimenticias, facilitando la deglución, y c) mezclar los carbohidratos ingeridos con la amilasa salival, para iniciar su digestión. La masticación tiene un importante componente voluntario, y un componente involuntario en el que intervienen reflejos desencadenados por la presencia de alimentos en la cavidad oral, y que está supeditado al componente voluntario.
La deglución es el acto de hacer pasar el alimento desde la cavidad oral hacia la faringe, para que comience el descenso por las vías digestivas. Inicia como un proceso voluntario, pero luego queda a merced del control involuntario o reflejo, a cargo del centro de la deglución en el bulbo raquídeo y de los nervios vago y glosofaríngeo. La deglución consta de tres fases:
Fase oral (voluntaria): presión de la lengua hacia arriba y hacia atrás, apoyándose en el paladar duro, desplazando el bolo hacia la faringe, la cual posee gran cantidad de receptores somatosensitivos, que inician el relejo de la deglución.
Fase Faríngea (involuntaria): el bolo distiende la faringe, estímulo captado por áreas receptoras, en contacto con el centro de la deglución, lo que inicia la siguiente cascada de respuestas: a) Subida del paladar blando (bloqueo fosas nasales, que obliga al cese de la ventilación), b) Aproximación cuerdas vocales, y descenso de la epiglotis (bloqueo de la glotis), c) Inhibición de la respiración (bulbo raquídeo), d) Relajación esfínter esofágico superior, y e) Contracción músculos faríngeos (onda peristáltica).
Fase Esofágica (involuntaria): controlada en parte por el reflejo de la deglución, y en parte por el S.N.E., e implica:
a) Peristaltismo primario: continuación de la onda peristáltica faríngea, favorecida por la gravedad, e iniciada cuando el alimento ha pasado a través del esfínter esofágico superior. Es la respuesta que ocurre ante una deglución no forzada, habitual.
b) Peristaltismo secundario: onda peristáltica forzada por la incapacidad del peristaltismo primario de mover la totalidad del alimento hasta el estómago. No se inician en la faringe, sino en el lugar distendido.La apertura del esfínter esofágico inferior inicia a medida que las ondas peristálticas esofágicas y el bolo alimenticio se acercan a él, e inducen también la relajación de la región oral del estómago, un fenómeno denominado Relajación Receptiva; reflejo vasovagal que reduce la presión estomacal y propicia e desplazamiento del bolo alimenticio hasta el estómago. Una vez que esto ocurre, se cierra el esfínter esofágico inferior (que posee un tono alto), cuya presión supera a la de la porción oral del estómago, impidiendo el reflujo gástrico.
- Motilidad Gástrica: En función de la motilidad, el estómago puede dividirse en dos regiones:
Región oral: zona proximal, formada por el fondo y la porción proximal del cuerpo. Su pared muscular es fina, y su función es recibir al bolo alimenticio.
Región caudal: zona distal, formada por la porción final del cuerpo, y el antro. Su pared muscular es gruesa, para producir contracciones más vigorosas que permitan mezclar el alimento, e impulsarlo hacia el intestino delgado.
La motilidad del estómago consta de tres fases: 1) relajación de la región oral para recibir el bolo alimenticio desde el estómago (relajación receptiva), 2) contracciones para reducir el tamaño del bolo alimenticio, y mezclarlo con las secreciones gástricas para iniciar la digestión (formación del quimo), y 3) vaciamiento gástrico, que propulsa el quimo hacia el interior del intestino delgado.
El estómago puede albergar hasta 1,5 L entre sólidos y líquidos (ingeridos, más las secreciones estomacales), y su vaciamiento hacia el intestino delgado –regulado por hormonas- puede durar hasta tres horas, para garantizar que haya suficiente tiempo para la digestión y absorción de nutrientes en el intestino delgado. Los líquidos son los primeros en vaciarse -sobre todo los isotónicos-, y los sólidos no lo hacen hasta que son reducidos a partículas menores a 1 mm3 (lo que se logra por la retropulsión). Dos factores importantes ralentizan o inhiben este vaciamiento: la presencia de grasas y de H+ en el duodeno; el primer efecto mediado por la secreción de CCC, mientras que el segundo –traducido en acidez- está mediado por reflejos en el S.N.E.
Motilidad del Intestino Delgado: Las ondas lentas son más frecuentes en el duodeno que en el resto del intestino delgado, a raíz de las cuales, si llega la estimulación necesaria, se desarrollan los tres tipos de contracciones ya descritas; complejo motor migratorio, peristaltismo, y segmentarias. La orquestación de la motilidad en el intestino delgado está a manos del S.N.Parasimpático (a través del nervio vago) que lo estimula, y del S.N.Simpático, que lo inhibe.
La motilidad del intestino delgado tiene tres fines: a) mezclar el quimo con las enzimas digestivas y las secreciones pancreáticas y biliar, b) exponer los nutrientes a la mucosa intestinal para facilitar la absorción, y c) propulsar el quimo no absorbido a lo largo del intestino delgado, en dirección al grueso.Motilidad del Intestino Grueso: El quimo no absorbido en el intestino delgado pasa al grueso, donde sufren una serie de conversiones hasta convertirse en una pasta más sólida y menos nutritiva, llamada heces, destinada a la excreción. Su transporte unidireccional se garantiza gracias al cierre del esfínter íleocecal. Los patrones de contracción en el intestino grueso son:
- Haustras: contracciones segmentarias más potentes, que forman patrones saculares característicos (mantienen la función de mezcla)
- Movimientos en masa: se producen en el colon con una frecuencia de 1 a 3 veces por día, y tienen como función desplazar las heces por largas distancias hasta alcanzar el recto, donde las heces se almacenan hasta el momento de la defecación. Estos movimientos aumentan su frecuencia ante la estimulación refleja originada por la distensión del estómago al momento de la ingestión de alimentos (Reflejo gastrocólico).
- Defecación: Cuando el 25% del recto almacena heces fecales, se produce la necesidad de defecar; a medida que el recto va llenándose de heces, la pared del recto se contrae –de manera refleja, por la distensión previa-, y el esfínter anal interno se relaja (reflejo rectoesfinteriano). Posteriormente, debe –de manera voluntaria- relajarse el esfínter anal externo (que la mayor parte del tiempo se encuentra contraído tónicamente), para que, en conjunto con la contracción de las paredes del recto, la presión ejercida induzca la salida de las heces por el canal anal. La presión intraabdominal de la defecación puede incrementarse mediante una inspiración forzada contra la glotis cerrada (maniobra de Valsalva: inspiración profunda, cierre de la glotis, contracción músculos de la pared abdominal, mediado por una respuesta parasimpática).
- Vómito (Emesis): expulsión violenta y espasmódica del contenido del estómago –y eventualmente del contenido intestinal- a través de la boca. Es un acto complejo regulado de manera refleja por el bulbo raquídeo. En primer lugar, se induce un incremento de la salivación (mediado por el S.N.Parasimpático), acompañado de una peristalsis inversa (peristaltismo retrógrado); a partir de la zona media del intestino delgado, se hace circular en sentido invertido al contenido intestinal, a través del esfínter pilórico ya relajado. Estas acciones van acompañadas de un descenso de la presión intratorácica, a causa de una inspiración forzada con la glotis cerrada. En combinación con el aumento de presión intraabdominal a causa de la contracción de la musculatura abdominal, ocasiona el ascenso del quimo por el esófago sin necesidad de peristaltismo por esta zona. El esfínter esofágico se relaja. Generalmente, todos estos episodios se presentan con un ritmo cardíaco aumentado sudoración (respuesta del S.N.Simpático).